Een patient journey is een visuele en inhoudelijke weergave van het (levens)pad dat iemand met een zeldzame huidaandoening – zoals aangeboren moedervlekken – doorloopt. Het brengt de ervaringen, behoeften en uitdagingen van patiënten en hun families in kaart, vanaf het moment van diagnose tot aan de langdurige zorg en psychosociale ondersteuning.

Deze patient journeys zijn ontwikkeld door patiënten zelf, in samenwerking met zorgverleners, en geven inzicht in het dagelijks leven met een zeldzame huidaandoening. Ze vertellen niet alleen het medische verhaal, maar ook het persoonlijke verhaal erachter – hoe het is om met de aandoening te leven, welke ondersteuning nodig is, en waar er nog onvervulde behoeften zijn.
Niet iedereen met aangeboren moedervlekken doorloopt alle fasen van de patient journey.
De patient journey laat zien welke stappen er mogelijk zijn – van diagnose tot begeleiding en eventuele behandeling – en helpt om inzicht en houvast te geven in wat je zou kunnen tegenkomen.
Het is belangrijk om te weten dat de meeste mensen met aangeboren moedervlekken een gezond en normaal leven leiden. De patient journey is dus geen vast pad dat je móét volgen, maar een hulpmiddel om goed voorbereid te zijn, mocht dat nodig zijn. Met de juiste zorg, begeleiding en informatie is er veel ruimte voor een positieve toekomst – op je eigen tempo, op jouw manier.
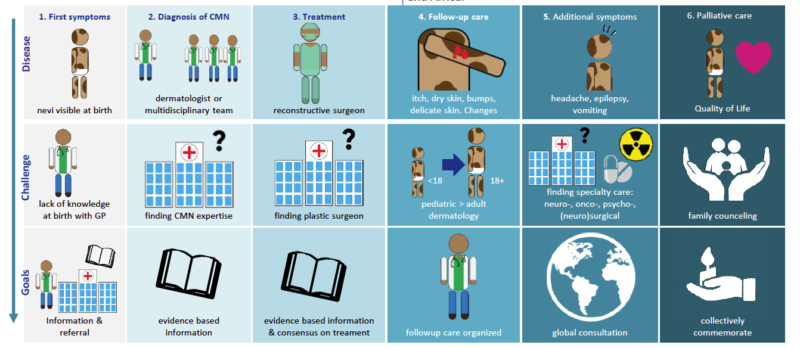
Aangeboren moedervlekken (CMN) zijn meestal direct zichtbaar bij de geboorte. Voor ouders is dit vaak een schrikmoment: de huidafwijking valt op, maar er is op dat moment nog weinig bekend over wat het precies is en wat het betekent voor hun kind.
Als de baby niet in een gespecialiseerd ziekenhuis wordt geboren, kan het even duren voordat er duidelijkheid komt. Artsen herkennen de aandoening soms niet direct of weten niet precies welke stappen nodig zijn. Dit zorgt voor veel onzekerheid en zorgen bij ouders, die vaak blijven zitten met vragen: Is het ernstig? Moet het behandeld worden? Wat zijn de risico’s?
Daarom is het belangrijk dat kinderen met een aangeboren moedervlek zo snel mogelijk worden doorverwezen naar een expertisecentrum. Daar is de juiste kennis aanwezig om de moedervlek goed te beoordelen, aanvullend onderzoek te doen als dat nodig is, en ouders goed te informeren en begeleiden.
Vroege herkenning en specialistische zorg maken een groot verschil – voor het kind én voor de rust en het vertrouwen van de ouders.
Uitdagingen zijn:
Natuurlijk, hier is de volledige tekst in makkelijk leesbare taal, inclusief de toevoeging over de uitdagingen:
De diagnose van aangeboren moedervlekken (CMN) kan veel losmaken bij een gezin. Vooral voor ouders is het vaak een emotioneel en verwarrend moment. Ze maken zich zorgen over de gezondheid van hun kind, schrikken van het uiterlijk van de moedervlek en hebben veel vragen over wat er allemaal kan gebeuren. Verdriet, onzekerheid en angst komen vaak voor.
Daarom is het belangrijk dat er niet alleen medische hulp is, maar ook aandacht voor de gevoelens van ouders en familie. Goede begeleiding en duidelijke uitleg kunnen helpen om hiermee om te gaan.
Uitdagingen bij de diagnose zijn:
Onderzoeken of de moedervlek ook invloed heeft op de hersenen (neurologische betrokkenheid).
Bepalen wat de verwachtingen zijn voor de toekomst en welke zorg nodig is (prognose en zorgplan).
De psychologische impact van de diagnose op ouders en verzorgers.
Goede zorg betekent dus niet alleen kijken naar het lichaam, maar ook naar het hoofd en het hart.
De keuze om een moedervlek (naevus) wel of niet te laten verwijderen is vaak moeilijk. Er spelen veel onzekerheden mee: over het risico op melanoom, de effectiviteit en impact van behandelingen, en de zichtbare littekens die een ingreep kan achterlaten. Meer onderzoek is nodig om deze afweging beter te kunnen onderbouwen.
Voor mensen die geboren worden met aangeboren moedervlekken brengt het dagelijks leven vaak meer met zich mee dan alleen medische zorg. CMN is een zichtbare huidaandoening. Dit zichtbare aspect zorgt ervoor dat patiënten regelmatig geconfronteerd worden met reacties uit hun omgeving: blikken, vragen, aannames of zelfs vermijding. Dit kan diep ingrijpen op het zelfbeeld en het gevoel van veiligheid of erbij horen.
Zowel kinderen als volwassenen met CMN – en hun familieleden – ervaren regelmatig psychosociale uitdagingen. Voor kinderen kan het lastig zijn om zich anders te voelen dan leeftijdsgenootjes. Ouders moeten niet alleen medische keuzes maken, maar ook hun kind begeleiden in het omgaan met sociale reacties. Op school, op het strand, bij nieuwe ontmoetingen: de zichtbaarheid van CMN is er altijd.
Bij jongeren en volwassenen kan onzekerheid over het uiterlijk, angst voor afwijzing of moeite met zelfacceptatie een rol spelen. Ook de onvoorspelbaarheid van de medische kant – zoals mogelijke complicaties of controles – kan spanning geven.
De transitie van kindzorg naar volwassenzorg is voor jongeren met CMN vaak een kwetsbaar moment: vertrouwde zorgverleners vallen weg, terwijl de behoefte aan medische én psychosociale ondersteuning blijft. Een goede overdracht en continue begeleiding zijn essentieel om deze overgang soepel en veilig te laten verlopen.
Aangeboren moedervlekken (CMN) zijn in de meeste gevallen goedaardig, maar bij sommige kinderen kunnen er medische complicaties optreden. Twee belangrijke aandachtspunten zijn:
Melanoom: In zeldzame gevallen kan er huidkanker (melanoom) ontstaan in of rondom een grote aangeboren moedervlek. Dit risico is klein, maar moet goed in de gaten worden gehouden.
Neurologische betrokkenheid: Soms kunnen pigmentcellen ook in de hersenen of het ruggenmerg aanwezig zijn, wat kan leiden tot neurologische klachten zoals epilepsie, ontwikkelingsproblemen of verhoogde druk in het hoofd.
Het inschatten van deze risico’s is ingewikkeld. Er is nog weinig ervaring met grote klinische studies, en betrouwbare statistieken over complicaties ontbreken vaak. Dit maakt het voor ouders én artsen lastig om duidelijke keuzes te maken over behandeling of controles.
Daarom is het vinden van de juiste expertise zo belangrijk. In gespecialiseerde centra is meer kennis over CMN en worden kinderen nauwkeurig onderzocht en opgevolgd, zodat mogelijke complicaties vroeg herkend en behandeld kunnen worden.
Als een kind met CMN in de palliatieve fase komt, staat het gezin voor een intens en zwaar proces. De realiteit dat genezing niet mogelijk is, brengt diep verdriet en machteloosheid met zich mee. Voor ouders, broers en zussen, en andere naasten is het een ingrijpende en vaak hartverscheurende periode.
In deze fase is psychologische ondersteuning door professionele hulpverleners onmisbaar. Niet alleen om de patiënt zelf te begeleiden, maar ook om de familie te helpen omgaan met angst, verlies en rouw. Tegelijk is het belangrijk om de kennis en ervaring van de familie te blijven waarderen en betrekken, zodat de zorg goed aansluit bij hun wensen en behoeften.
Na het overlijden is het verdriet bij nabestaanden vaak overweldigend. Daarom is blijvende aandacht voor rouwverwerking essentieel.
Schrijf je direct in voor de nieuwsbrief. Wij versturen er maximaal 4 per jaar.