Een naevus is Latijnse woord voor moedervlek, maar in de dermatologie is een moedervlek slechts een van de vele typen naevi. Er moet dus eigenlijk steeds worden aangegeven welk type naevus bedoeld wordt. In dit geval gaat het om naevi bestaande uit pigmentcellen (= melanocyten, ook wel naevuscellen genoemd). In de wandelgang worden die vaak moedervlek genoemd. Dat zijn goedaardige ophopingen van naevuscellen. Tekening: zelfportret van Sido (7 jaar).

Het hebben van een (vooral grotere) CMN brengt drie hoofdproblemen met zich mee voor patiënten en hun naasten:
Hoe vanuit naevuscellen in de huid en het centraal zenuwstelsel melanoom ontstaat is nog niet opgehelderd, maar hoe meer naevuscellen, des te groter de kans op het ontwikkelen van een melanoom en progressieve leptomeningeale melanocytose. Omdat er veel onzekerheid is over dat risico en er ook veel discussie is over de aanvang en vorm van eventuele behandeling, werd besloten hiervoor een richtlijn op te stellen (2016).
De tekst op deze website bevat de patiëntenversie van de richtlijn (2018). Het doel van deze patiëntenversie is dat u samen met uw arts, ieder aan de hand van de eigen versie van de richtlijn, een weloverwogen keuze kunt maken voor de behandeling die het meest tegemoet komt aan uw wensen, binnen de omstandigheden die voor u en uw behandelaar gelden.
CMN zijn goedaardige aangeboren moedervlekken, bestaande uit naevuscellen. Naevuscellen zijn pigmentcellen in de huid die in groepjes bijeen liggen. Zij zijn aanwezig bij de geboorte of verschijnen in de eerste levensweken tot en met de leeftijd van 3 maanden. Ze worden ingedeeld op basis van verwachte grootte op volwassen leeftijd (‘projected adult size’, PAS, zie het schema bij “ hoe vaak komt het voor”
Daarbij kunnen CMN volgens de volgende verdeling voorkomen:
Bij CMN kan de overmatige aanwezigheid van naevuscellen in de huid ook in het centraal zenuwstelsel voorkomen. Als er ook klachten bij voorkomen spreekt men van neurocutane melanocytose (NCM). Mogelijke ernstige complicaties bij NCM zijn primair melanoom in het centraal zenuwstelsel en progressieve leptomeningeale melanocytose met verhoogde hersendruk en epileptische aanvallen.
Hoogte van het risico op een melanoom
In kleinere CMN (<20cm PAS) lijkt het risico op melanoom in een CMN niet of nauwelijks verhoogd ten opzichte van de algehele bevolking (<1%). Bij grote CMN (>20cm PAS) loopt dat risico op tot circa 3%. De meeste melanomen lijken te ontstaan in of bij reuze CMN (>40cm PAS), dan neemt dit risico nog verder toe (ongeveer 10% in CMN >60cm PAS)
Hoogte van het risico op NCM
Het risico op NCM is moeilijk in te schatten. In de literatuur varieert het risico op NCM van 2,4~15%. Het risico op NCM met een ernstig beloop, door progressieve leptomeningeale melanocytose of primair melanoom in het centraal zenuwstelsel, lijkt in patiënten met CMN >20cm PAS rond de 2% te liggen. In patiënten met uitgebreidere CMN (>40cm PAS, multipele kleinere CMN) ligt dit risico hoger; een getal is op basis van de huidige literatuur niet te geven.
Prognostische factoren melanoom en NCM
Een duidelijke prognostische factor voor het ontwikkelen van een melanoom in CMN is de grootte, en daarmee samenhangend de aanwezigheid van satellietnaevi. In het algemeen geldt hoe groter de CMN hoe hoger het risico op melanoom, ze treden vooral op in reuze CMN (>40cm PAS). Melanomen in CMN worden het vaakst gevonden op de romp.
Patiënten at risk voor neurocutane melanocytose of melanoom in het centraal zenuwstelsel zijn met name:
Het voorkomen van CMN is afhankelijk van de grootte van de CMN
| Kleine CMN | <1,5 cm PAS | 1 op 100 pasgeborenen | 1% |
| Middelgrote CMN | 1,5-20 cm PAS | 1 op 1000 pasgeborenen | 0,1% |
| Grote CMN | 20-40 cm PAS | 1 op 20.000 pasgeborenen | 0,005% |
| Reuze CMN | >40 cm PAS | 1 op 500.000 pasgeborenen | 0,0002% |
Volgens recente inzichten krijgen voorlopercellen van pigmentcellen vroeg in de zwangerschap bij de aanleg van organen van het kind een mutatie. Waarschijnlijk bepaalt ‘timing’ van de mutatie voor een belangrijk deel de uitgebreidheid van CMN: een vroege mutatie leidt tot wijde verspreiding van naevuscellen naar huid en centraal zenuwstelsel. Een late mutatie geeft kleinere, alleen CMN in een omschreven huidgebied, zonder satellieten. CMN ontstaan over het algemeen sporadisch en is in principe niet erfelijk.
CMN kunnen op elke plek van de huid voorkomen en ook de slijmvliezen (onder andere mondholte) kan aangedaan zijn. CMN zijn vaak groter dan moedervlekken die later in het leven ontstaan. Vaak zijn zij ook sterker behaard en donkerdere gepigmenteerd. Het uiterlijk van CMN kan sterk variëren.
Het typische uiterlijk van CMN is een (wisselend) gepigmenteerde bruine verhevenheid, rond tot ovaal van vorm, met duidelijke randen. Naast een bruine tot zwarte kleur, komen ook roze of rood en tinten blauw en grijs voor. Bij de geboorte zijn CMN vaak vlekkerig, maar kunnen later verheven of geplooid worden. Het oppervlak van een CMN kan bobbelig zijn. CMN <5cm op volwassen leeftijd zijn meestal niet behaard, maar ongeveer 75% van de grotere wel.
CMN veranderen qua uiterlijk spontaan met het stijgen de leeftijd, vooral tijdens de eerste levensjaren. Ze worden vaak donkerder, verhevener en/of raken behaard. Ze kunnen ook juist spontaan (ten dele) lichter van kleur worden. Een CMN groeit mee met de huid; de groeifactor waarmee CMN van geboorte tot volwassen leeftijd groeien is afhankelijk van de lichaamsregio: 1,7 voor het hoofd, 2,8 voor romp en armen en 3,4 voor de benen. Om een indruk te geven: een moedervlek die op volwassen leeftijd 20cm is, is bij de geboorte 12cm op het hoofd, 7cm op de romp en/of arm, en 6cm op het been.
Er is maar weinig bekend over klachten bij CMN. Meestal is dit niet het geval, maar het kan wel degelijk voorkomen (zeker bij grotere CMN): onder andere kwetsbare huid, droge huid, jeuk, wondjes of bloeding en verstoorde zweetregulatie.
Als melanoom ontstaat in CMN begint dat meestal als een plek die donkerder of juiste lichter van kleur is dan de rest van de moedervlek. Het lijkt erop dat melanomen in kleinere CMN (<20cm PAS) vaker oppervlakkig ontstaan, en in grotere CMN vaker dieper in de huid, en vaker nodulair zijn. Progressieve leptomeningeale melanocytose uit zich vooral in verhoogde hersendruk en epileptische aanvallen.
De diagnose CMN wordt gesteld op basis van het verhaal van de ouders (aanwezigheid bij of in eerste 3 maanden na de geboorte) aangevuld met lichamelijk onderzoek (grootte, typische klinische kenmerken). In het algemeen kunnen CMN van moedervlekken die later ontstaan goed worden onderscheiden door een grotere omvang en de verspreiding van naevuscellen in diepere lagen van de huid en het weefsel daaronder. Het voorkomen van naevuscellen in talgklieren, zenuwen en bloedvaten diep in de huid is vrijwel bewijzend voor aangeboren (in plaats van verworven) naevus. In kleine naevi zijn deze karakteristieke kenmerken vaak niet aanwezig, deze bevinden zich ook vaak oppervlakkiger.
CMN zijn door hun vorm en natuurlijk beloop lastig te vervolgen op kwaadaardige ontaarding (= het ontstaan van een melanoom). Het belangrijkste is in vervolgonderzoek alert te zijn op veranderingen. Nieuwe plekken of plekken die snel groeien, kapot gaan of bloeden verdienen extra aandacht. Dermatoscopie (het bekijken van de huid met een vergrootglas dat direct op de huid wordt geplaatst) heeft alleen nut bij kleine CMN (<1,5cm) een meerwaarde, of voor het bepalen van de meest informatieve plaats voor het nemen van een biopt uit een grote plek. Als men een stukje huid (biopt) afneemt voor microscopisch onderzoek door de patholoog snijdt men er liever een stukje uit dan dat men een stansbiopt (met een klein soort appelboortje) neemt. Bij een nieuwe ontstane of veranderende plek dient een patiënt binnen 2 weken te worden gezien. Bij patiënten met grotere CMN (>20cm PAS) met satellietnaevi is het wenselijk jaarlijks de lymfeklieren te voelen in hals, oksels en liezen.
Indien er geen neurologische verschijnselen zijn is het niet zinvol een MRI van hersenen en ruggenmerg. MRI met contrast dient wél te worden verricht bij patiënten met enige aanwijzing voor het bestaan of ontwikkelen hiervan. De MRI-beelden worden tevens beoordeeld in een expertisecentrum door een neuroradioloog/neuroloog die bekend is met NCM. Bij ernstige neurologische verschijnselen wordt de patiënt met spoed verwezen naar een ervaren kinderneurologisch centrum.
Wel of niet behandelen?
Bij een verdenking op een melanoom in CMN wordt de plek (tenminste het verdachte deel) zo spoedig mogelijk verwijderd. Als alles er goed / rustig uitziet, is het niet nodig CMN te verwijderen; dit geldt voor CMN van alle groottes. Achterliggende reden hiervoor is dat men het melanoomrisico tegenwoordig veel lager inschat dan vroeger, met het hoogste risico in de (chirurgisch complexe of soms onmogelijk te verwijderen) grotere CMN. Indicaties om wel te verwijderen zijn bijvoorbeeld een moeilijk te vervolgen aspect of om cosmetische redenen. Hierbij dienen onder andere het verwachte cosmetische resultaat en de risico’s van de ingreep te worden afgewogen.
Invasieve behandeling
Er zijn twee soorten chirurgische behandeling van CMN:
Er is slechts weinig en weinig betrouwbare literatuur voorhanden om een betrouwbare uitspraak te kunnen doen over het cosmetische resultaat en het risico op complicaties van de verschillende behandelingen. Advies ten aanzien van de mogelijkheden voor chirurgische behandeling van aangeboren moedervlekken (wel of niet en welke behandelingen er mogelijk zijn) kan worden gegeven door een plastisch chirurg. Expertise inzake lasertherapie bevindt zich vaker bij dermatologen.
Leidraad chirurgische behandeling
Indien er een indicatie bestaat voor behandeling heeft geheel wegsnijden van weefsel (al of niet met reconstructie) in principe de voorkeur. Pas in tweede instantie dient ‘partial thickness’ behandeling te worden overwogen, indien wegsnijden niet mogelijk (omdat CMN te groot is) of niet wenselijk is (omdat het waarschijnlijk zeer ontsierende littekens of functieverlies geeft, bijvoorbeeld op cosmetisch kwetsbare lokalisaties). Het is van belang dat behandeling van complexe CMN in ervaren handen gebeurt, liefst in een expertisecentrum.
Het algemene advies van de Nederlandse Vereniging voor Anesthesiologie luidt: liefst geen electieve ingrepen onder narcose voor de leeftijd van 3 jaar. Kleinere CMN zijn in principe op elke leeftijd behandelbaar, maar voor grotere CMN kan de leeftijd een belangrijke rol spelen (liefst jong behandelen). In het advies zullen de multidisciplinaire professionals in het expertisecentrum dit alles in overweging nemen. Het te verwachten resultaat en het risico op complicaties dienen goed met de patiënt/ouders te worden doorgesproken. Vroegtijdige voorlichting is van belang voor het openhouden van alle behandelmogelijkheden.
Ook na chirurgische behandeling blijft levenslange controle bij bepaalde risicogroepen van belang, omdat de verwijdering van alle naevuscellen niet gegarandeerd is (ook bij excisie) en er een (laag) risico blijft bestaan op neurologische complicaties.
Psychosociale consequenties
De psychosociale impact van CMN beperkt mensen met CMN en hun ouders in hun functioneren en mag niet onderschat worden. Dit lijkt onafhankelijk te zijn van de zichtbaarheid van de aandoening. Het is van belang hier alert op te zijn. Niet alleen de beperkingen door de ziekte zelf maar ook de beperkingen die de patiënt ondervindt door de behandelingen moeten meegewogen worden. Bij verminderd psychosociaal welbevinden verdient verwijzing voor psychologische counseling bij een (kinder)psycholoog laagdrempelig overweging. Ook onder andere lotgenotencontact (via patiëntenvereniging Nevus Netwerk Nederland (NNN)) kan helpen in het leren omgaan met het CMN.
Wanneer in een expertisecentrum?
Volgens de richtlijn dienen patiënten met het hoogste risico op ernstige complicaties (melanoom, neurocutane melanocytose) tenminste jaarlijks te worden gezien in een expertisecentrum. Het gaat dan om de patiënten met:
een grotere moedervlek (>20cm op volwassen leeftijd) met ‘satellietnaevi’;
meerdere kleinere aangeboren moedervlekken zonder ‘hoofdmoedervlek’ (dan tenminste 3 middelgrote CMN, moedervlekken <20cm op volwassen leeftijd).
In een expertisecentrum is multidisciplinaire zorg door een team van experts voorhanden. De lijst met expertisecentra is bekend bij de patiëntenvereniging NNN en te vinden via www.expertiseinkaart.nl/kenniskaarten
Patiënten met minder uitgebreide moedervlekken kunnen voor controle in het dichtstbijzijnde ziekenhuis terecht.
Verder geldt voor kinderen met een moedervlek >10cm op volwassen leeftijd dat kort na de geboorte tenminste eenmalig advies door een plastisch chirurg uit een team in een expertisecentrum wordt geadviseerd, opdat ouders weten wat de mogelijke behandelopties zijn. Voor de verwijzing geldt volgens de richtlijn: binnen 3 maanden na de geboorte. Bij grotere moedervlekken (>20cm op volwassen leeftijd) geldt verwijzing binnen 1 maand na de geboorte, omdat bepaalde behandelingen alleen in de eerste levensweken mogelijk zijn. Voor patiënten met de grootste moedervlekken (>20cm op volwassen leeftijd met ‘satellietnaevi’) geldt dat zij blijvend jaarlijks door een plastisch chirurg in een expertisecentrum worden gezien.
Bij de dermatoloog
Uw hoofdbehandelaar zal de dermatoloog zijn. Voor de patiënten met een indicatie voor blijvende follow-up in een expertisecentrum (zie boven) wordt in het eerste levensjaar controle bij de dermatoloog geadviseerd bij 3, 6 en 12 maanden, en vanaf de leeftijd van 1 jaar 1 tot 2 keer per jaar, in een expertisecentrum. Ook bij patiënten met een enkele moedervlek die groter is dan 10cm wordt standaard controle door de dermatoloog geadviseerd (afhankelijk van hoe goed of slecht de moedervlek door de ouders/patiënt zelf te onderzoeken is): in het eerste levensjaar 2x/jaar en erna eens per jaar of eens per 2 jaar. Deze controles kunnen bij de dichtstbijzijnde dermatoloog plaatsvinden. Patiënten met moedervlekken <10cm op volwassen leeftijd of moedervlekken die zelf goed zelf te onderzoeken, komen alleen bij de dermatoloog als er veranderingen of klachten zijn.
Bij de plastisch chirurg
Boven is aangegeven dat de grens voor (eenmalige) verwijzing naar een expertisecentrum (>10cm op volwassen leeftijd) anders is dan voor de dermatologische controle. Patiënten met kleinere moedervlekken kunnen voor advies en behandeling terecht bij de plastisch chirurg in een ziekenhuis dichtbij huis.
Bij de kinderarts
Patiënten met een verhoogd risico op neurocutane melanocytose (zie boven, indicaties voor expertisecentrum) worden naast de jaarlijkse controles in een expertisecentrum tot de leeftijd van 5 jaar één keer per jaar gezien door een kinderarts dichtbij huis om de ontwikkeling en mogelijke neurologische verschijnselen in de gaten te houden. Als er op de leeftijd van 5 jaar zich nog geen neurologische verschijnselen hebben voorgedaan, is controle door de kinderarts niet meer nodig. Wel dient u dan zelf alert te blijven op het mogelijk optreden van verschijnselen. Hoewel minder vaak, kan ook op latere leeftijd (met name rond puberteit, volwassen leeftijd) nog (ernstige) neurocutane melanocytose optreden.
Op basis van de hoogte van het risico op complicaties, prognostische factoren daarbij en chirurgische complexiteit heeft de werkgroep een indeling gemaakt in groepen patiënten die meer of minder standaard zorg nodig hebben (zie onderstaand schema).
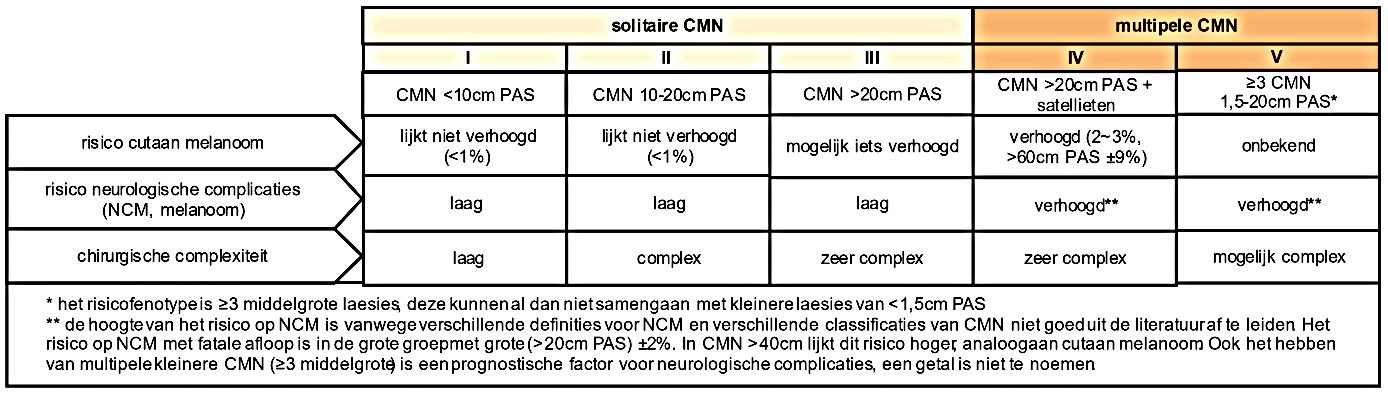
De werkgroep heeft onderstaande leidraad voor een follow-up schema opgesteld, ingedeeld volgens bovenstaande risicoklassen. Patiënten met multipele CMN (IV+V) worden tenminste jaarlijks gezien in een expertisecentrum door in ieder geval de dermatoloog. In een expertisecentrum is multidisciplinaire zorg voorhanden. De lijst met expertisecentra is bekend bij de patiëntenvereniging NNN.
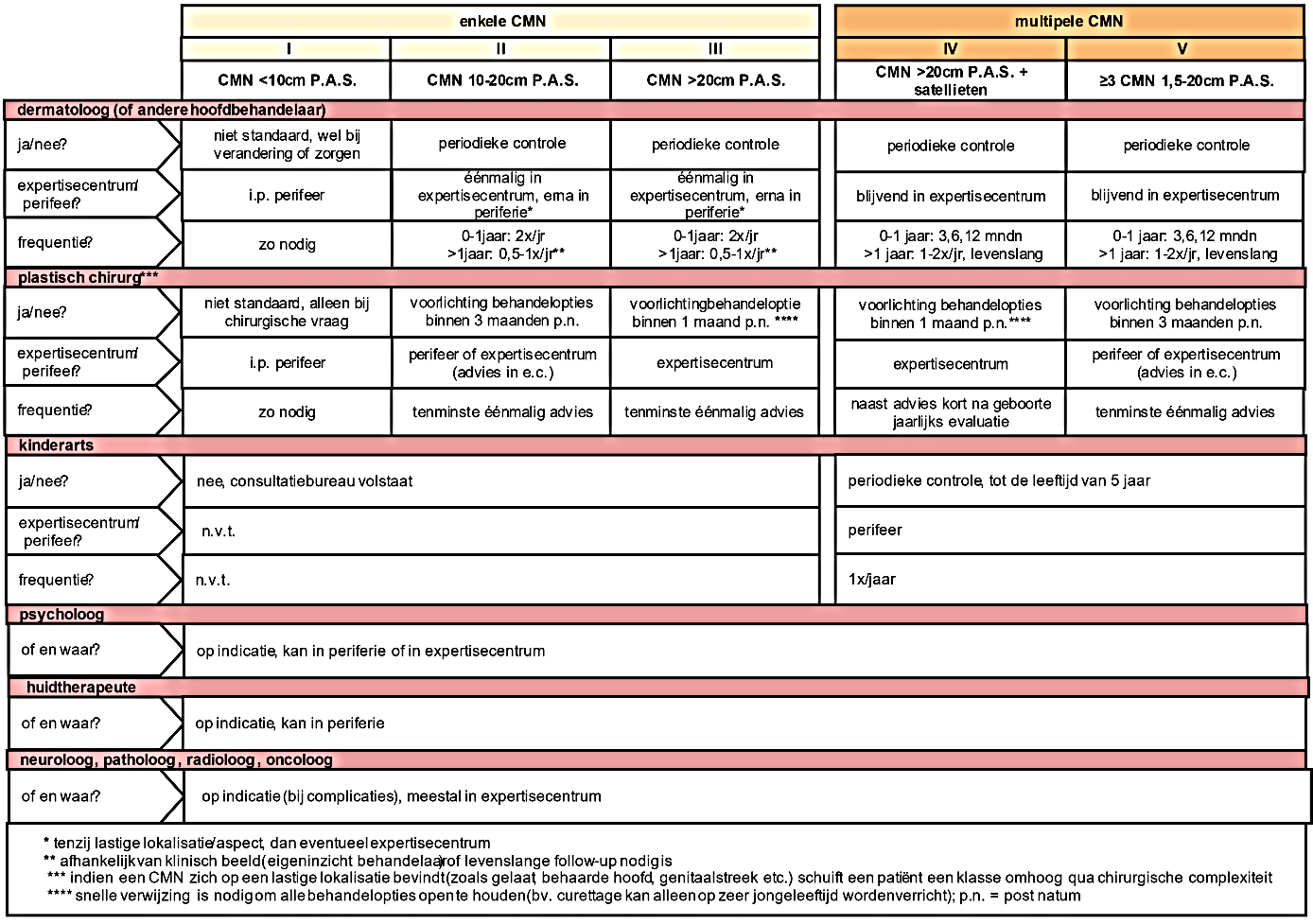
Goede voorlichting aan patiënten/ouders met CMN is belangrijk om hen meer ‘in the lead’ te laten zijn ten aanzien van het beloop van de aandoening, een deel van hun zorgen weg te kunnen nemen en vroegsignalering van complicaties mogelijk te maken.
Artsen dienen aan patiënten/ouders tenminste voorlichting te geven over de volgende zaken:
Omdat er een kans bestaat dat aangeboren moedervlekken kwaadaardig kunnen worden is het belangrijk de moedervlek regelmatig te controleren op veranderingen. De landelijke richtlijn adviseert dit maandelijks te doen. Het is daarbij handig (jaarlijks) foto’s te maken en de moedervlek hiermee regelmatig te vergelijken. Ook is het belangrijk te letten op mogelijke symptomen van neurocutane melanocytose. Aandachtspunten bij het zelfonderzoek zijn te vinden onder het kopje ‘wanneer terug naar de arts?’
| Onderwerp | Advies |
|---|---|
| Kwetsbare naevushuid | De naevushuid is kwetsbaarder en gevoeliger voor wrijving. Wondjes kunnen normaal verzorgd worden en genezen in het algemeen zoals in de normale huid. |
| Verzorgen droge naevushuid | Bij droge naevushuid is het aan te raden niet te vaak en niet te heet te baden/douchen. Als een zeep wordt gebruikt dient dit een pH-huidneutrale zeep of olie te zijn. Daarnaast kan een vettende crème/zalf worden gesmeerd op de droge huid. |
| Zon-bescherming | Er zijn vooralsnog geen aanwijzingen dat UV-straling een risicofactor is voor het ontstaan van een melanoom in CMN. Voor bescherming van de naevushuid tegen de zon zijn de algemeen geldende adviezen ten aanzien van zonbescherming van kracht zoals bij huidtype 1. |
| Jeuk | Bij sommigen jeukt de moedervlek. Dit lijkt meestal te worden veroorzaakt door een droge naevushuid. Er zijn crèmes en medicijnen die mogelijk verlichting kunnen geven, daarvoor dient eerst de arts geraadpleegd te worden. Soms kan jeuk ook een teken zijn van huidkanker (melanoom) zijn bij aangeboren moedervlekken. |
| Ontharing | Ongewenste beharing op de naevus kan kort worden afgeknipt of worden getrimd met een tondeuse. Scheren verdient niet de voorkeur vanwege mogelijk irritatie van de al kwetsbare moedervlekhuid. Vermijd epileren en het gebruik van ontharingscrèmes. Laserbehandeling kan worden overwogen. |
| Camouflage | Indien een kind zelf camouflage van een cosmetisch storende CMN wenst, kan men make-up proberen (crèmes, poeders). Dit kan geen kwaad mits de naevus mild gereinigd wordt. Voor tips kan men eventueel terecht bij een huidtherapeute. Camouflage wordt afgeraden vóór de tienerleeftijd (<12 jaar), het is belangrijk dat het kind het zelf wenst. |
| Warmte | Bij grote CMN is er soms sprake van een verminderd aantal zweetklieren. Hierdoor kunnen patiënten hun lichaamswarmte niet altijd goed kwijt. Wees dan alert op warme dagen, vermijd dan extreme inspanning en zorg voor verkoeling. |
Neem bij onderstaande veranderingen contact op met de behandelend arts:
Zelfonderzoek op huidkanker
Let bij het zelfonderzoek op de volgende kenmerken door te kijken en te voelen:
KIJKEN:
VOELEN:
Zelfonderzoek op neurocutane melanocytose
Indien u bij uw kind ander gedrag of andere verschijnselen bemerkt dan bij een gezond kind te verwachten valt of u van uw kind herkent, neem dan ook contact op met de arts.
Dit zijn bijvoorbeeld tekenen van:
Als er andere veranderingen zijn die u niet vertrouwt, neem ook dan contact op met de behandelend arts.
Aan de richtlijn werkten mee:
de Nederlandse Vereniging voor Dermatologie en Venereologie (NVDV)
Nederlandse Vereniging voor Kindergeneeskunde (NVK)
Nederlandse Vereniging voor Plastische chirurgie (NVPC)
Nederlandse Vereniging voor Neurologie (NVvN)
Nederlandse Vereniging voor Pathologie (NVvP)
Verpleegkundigen & Verzorgenden Nederland (V&VN)
Nevus Netwerk Nederland (NNN)
De richtlijn is te vinden op alle websites van de beroepsverenigingen die aan deze richtlijn meewerkten. De NVDV is verantwoordelijk voor het onderhoud van de richtlijn.
Schrijf je direct in voor de nieuwsbrief. Wij versturen er maximaal 4 per jaar.